
پستانک و مشکلات ارتودنسی
/
0 دیدگاه
دیدن یک نوزاد تازه متولد شده در حال مکیدن آرام پستانک برای بسیاری از والدین ارزشمند است. با این حال، برخی نگران هستند که این عادت رایج ممکن است باعث شود دندان های فرزندشان در آینده کج رشد کند. دندان های خرگوشی یک وضعیت دندانی است که در آن دو دندان جلوی فک بالا به طور برجسته به سمت بیرون زاویه دارند. سال ها شایعاتی مبنی بر اینکه استفاده از پستانک ممکن است مقصر باشد منتشر شده است. اما این تحقیق در واقع چه می گوید؟

تاثیر تحلیل استخوان بر روی ارتودنسی
تحلیل رفتن استخوان دندان بسیار ترسناک به نظر می رسد، اما در بین افرادی که به التهاب لثه و سایر اشکال بیماری لثه مبتلا هستند، بسیار شایع است. می تواند منجر به بروز سایر مشکلات دندانی مانند لق شدن دندان ها و مشکل در جویدن شود.درک علت تحلیل رفتن استخوان دندان بسیار مهم است. هنگامی که می دانید باید مراقب چه چیزی باشید، جلوگیری از آن آسان تر است. بنابراین، ما امروز در مورد علل اولیه تحلیل استخوان دندان، و همچنین چند نکته در مورد چگونگی جلوگیری از بروز آن بحث خواهیم کرد.

آیا کشیدن دندان عقل می تواند به خط فک کمک کند؟
کشیدن دندان عقل معمولاً برای برطرف کردن مشکلاتی مانند درد، عفونت یا فشردگی دندان های دیگر انجام می شود. اما اغلب به دلایل زیبایی نیز انجام می شود - برای بهبود ظاهر خط فک. بسیاری از افراد به این موضوع فکر می کنند که آیا کشیدن دندان عقل می تواند خط فک آنها را باریک تر، بیضی تر یا برجسته تر کند.تأثیرات روی شکل فک پس از کشیدن دندان عقل در افراد مختلف بسیار متغیر است و کاملاً قابل پیش بینی نیست. اما در شرایط مناسب، می تواند برای برخی از افراد پیشرفت های زیبایی ایجاد کند.

چرا آبجو باعث لک شدن دندان ها می شود؟
آبجو به دلیل طعم با طراوت و محتوای الکل آن در سراسر جهان محبوب است. اما بسیاری از مصرف کنندگان آبجو متوجه شده اند که یک عارضه جانبی ناخوشایند دارد - لکه های روی دندان ها. ترکیباتی که رنگ و طعم تند آبجو را به آن می دهند، می توانند به مینای دندان بچسبند و تغییر رنگ زرد یا قهوه ای ایجاد کنند.درک اینکه چرا آبجو دندان ها را لک می کند، می تواند به شما کمک کند تا در عین لذت بردن از یک پیمانه، قدم هایی برای حفظ دندان های سفیدی مرواریدی خود بردارید.

آیا اضطراب می تواند روی سلامت دندان ها تأثیر بگذارد؟
اضطراب یک وضعیت شایع سلامت روان است که شامل نگرانی بیش از حد و مداوم در مورد موقعیت های روزمره است.اضطراب باعث تحریک واکنش استرس بدن می شود، که ما را برای پاسخ به تهدیدات احساس شده آماده می کند.بسیاری از افراد مضطرب به طور ناخودآگاه فک خود را روی هم فشار می دهند یا دندان های خود را به هم می سایند، بخصوص در هنگام خواب.اگر اضطراب بر سلامت دندانی شما تأثیر می گذارد، اقداماتی وجود دارند که می توانید برای تقویت دندان ها و مدیریت علائم انجام دهید:

چرا دندان های انسان ها به تدریج کج شدند؟
داشتن دندان های صاف و منظم در جامعه امروزی جذاب تلقی می شود. با این حال، شواهد باستان شناسی نشان می دهند که شکارچیان ماقبل تاریخ اغلب دندان های فشرده، روی هم و کج داشته اند. دندان های نامرتب به طور طبیعی در طول تکامل انسان یک هنجار بود. این باعث بوجود آمدن یک پرسش گیج کننده می شود - چرا در وهله اول در انسان ها دندان های کج ایجاد شدند؟ چندین نظریه جالب توسط انسان شناسان ارائه شده است.
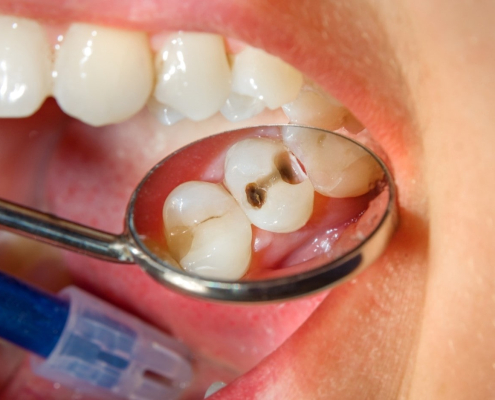
چرا علیرغم مراقبت های خوب دندان های من پوسیده می شوند؟
وقتی به خوبی از دندان های خود مراقبت می کنید و همچنان پوسیدگی دندان را تجربه می کنید می تواند خسته کننده باشد. پوسیدگی دندان زمانی اتفاق می افتد که باکتری در دهان شما اسید تولید می کند که لایه محافظ دندان های شما را فرسایش می دهد و باعث ایجاد حفره و سایر مشکلات دندانی می شود. در حالی که عادات خوب بهداشت دهان می توانند به جلوگیری از پوسیدگی کمک کنند، عوامل زیادی وجود دارند که علیرغم تلاش شما می توانند در پوسیدگی دندان های شما نقش داشته باشد.

چرا هنگام نفس کشیدن دندان هایم درد می گیرند؟
آیا هنگام نفس کشیدن دندان های فک پایین شما درد می کنند؟ مردم اغلب ظاهراً بدون دلیل درد تیز و ناتوان کننده ای را در فک پایین خود تجربه می کنند! دلایل زیادی برای درد دندان های مولر وجود دارند و افراد معمولاً کنجکاو هستند تا به دلایل این ناراحتی و درد غیرضروری پی ببرند! بنابراین، چرا هنگام نفس کشیدن دندان های پایین من درد می کنند؟ اجازه دهید بررسی کنیم تا ببینیم!
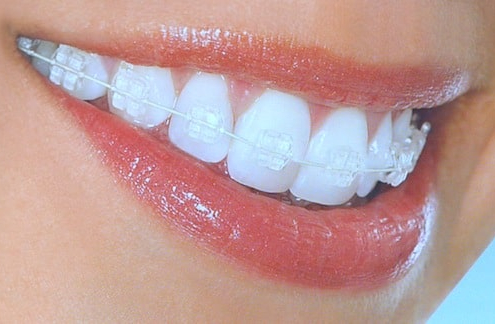
متخصص ارتودنسی و زیبایی در کرج
متخصص ارتودنسی و زیبایی در کرج، در دهه گذشته بین ساکنین استان البرز بسیار مورد توجه و جستجوی افرادی بوده است که به دنبال انتخاب بین دندانپزشکی زیبایی و ارتودنسی بوده اند. درحقیقت تب کامپوزیت دندان یا لمینت کردن دندان ها، دندانپزشکی زیبایی را در معرض توجه قرار داده و چون در موارد زیادی بین این دندانپزشکی زیبایی و ارتودنسی تعارض وجود دارد، انتخاب دندانپزشک زیبایی و متخصص ارتودنسی در تصمیم گیری درمان نهایی مورد نظر اهمیت خود را نشان می دهد.
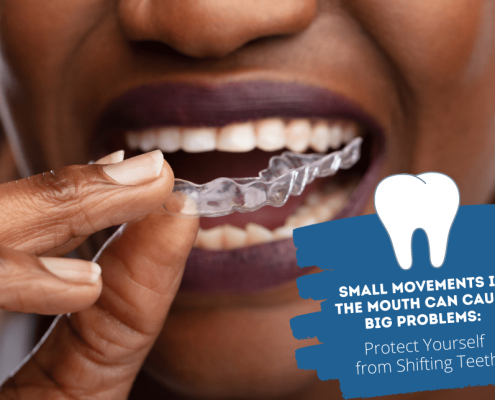
آیا ممکن است در سنین بالا دندان ها جابجا شوند؟
آیا ممکن است در سنین بالا دندان ها جابجا شوند؟این پرسش متداولی است که بسیاری از افراد با افزایش سن از ما می پرسند. پاسخ کوتاه این است که آری، دندان های شما می توانند در 40 سالگی و بعد از آن جابجا شوند و حرکت کنند. این اتفاق ممکن است به دلایل مختلفی از جمله پیری طبیعی، ژنتیک و برخی شرایط دندانی رخ دهد.
