بی حسی و بیهوشی در دندانپزشکی کودکان
یکی از مهم ترین و چالش برانگیزترین جنبه های مدیریت رفتار کودکان کنترل درد است. کودکانی در طول فرایندهای دندانپزشکی خیلی زود تحت تجربه های دردناکی قرار می گیرند، به احتمال زیاد احساسات منفی در مورد دندانپزشکی را با خود به دوران بزرگسالی می برند. بنابراین مهم است که دندانپزشکان تمام تلاش خود را بکنند تا درد و ناراحتی را در طول درمان های دندانپزشکی به حداقل برسانند.
دندانپزشکی بیهوشی در کودکان
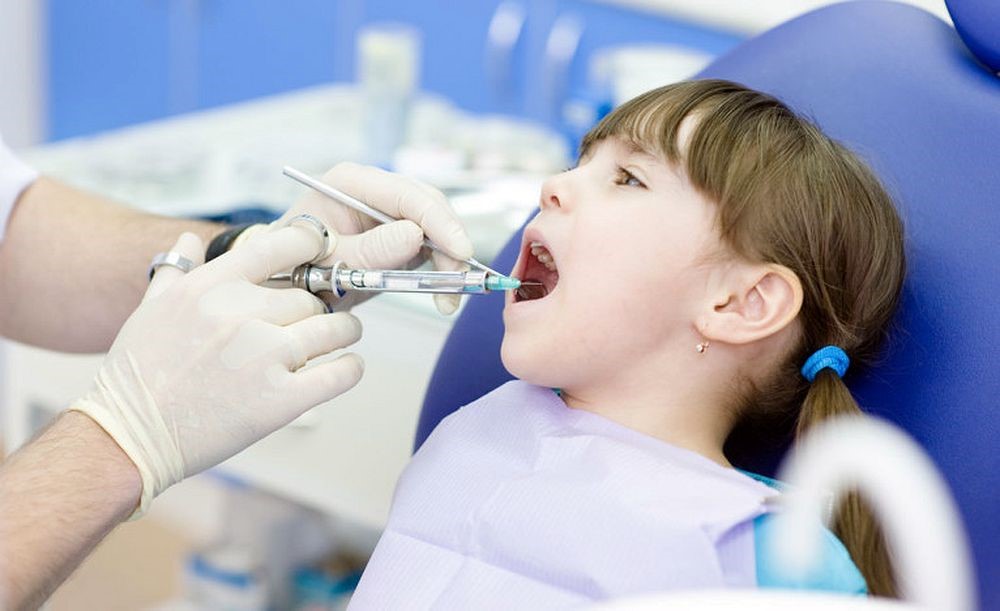
از آنجا که احتمال دارد که کودک در طی مراحل ترمیمی و جراحی دچار ناراحتی شود، دندانپزشکان برای کنترل درد از داروهای بی حس کننده موضعی و یا مسکن ها استفاده می کنند. ساده ترین و مؤثرترین راه کاهش درد در طول فرایندهای دندانپزشکی تزریق بی حس کننده های موضعی است. متأسفانه، نزدیک شدن به زمان تزریق بی حس کننده در دندانپزشکی به یک اندازه هم در بیماران کودک و هم در افراد بزرگسال می تواند اضطراب آور باشد، به همین دلیل دندانپزشک وظیفه دارد در طول فرایند تزریق ناراحتی را به حداقل برساند.
دندانپزشکی بیهوشی در بزرگسالان
اکثر افراد بزرگسال تمایل دارند مقدار جزئی ناراحتی تزریق را تحمل کنند زیرا می توانند راحتی را تصور کنند که در طول اقدامات ترمیمی و جراحی تجربه کنند. متأسفانه، کودکان کوچکتر توانایی انجام این کار را ندارند، بنابراین ممکن است قبل از تزریق، در طول آن، و پس از آن، از خود رفتارهای منفی نشان دهند. بسیاری از دندانپزشکان مایل هستند چنین رفتارهای منفی را دور بزنند، بنابراین از بی حس کننده های موضعی برای درمان های ترمیمی، بویژه در دندان های شیری چشم پوشی می کنند. با این حال، گاهی اوقات هستند که فرایندی که پیش بینی می شده است جزئی باشد، به یک فرایند پیچیده تبدیل می شود، و به خاطر کمبود بی حس کننده های دندانپزشکی، بیمار در موقعیت دردناکی قرار می گیرد. بی حس کننده های موضعی می توانند از ناراحتی های ناشی از قرار گیری گیره رابر دم، آماده سازی دندان، درمان پالپ، و کشیدن دندان جلوگیری کنند.
موارد منع مصرف بسیار اندکی برای استفاده از بی حس کننده های موضعی در کودکان، در طول اقدامات دندانپزشکی وجود دارد. با این حال، هنگام اعمال بی حس کننده موضعی برای کودک، پزشک باید از امکان زیاد بودن دوز بی حس کننده، صدمات تروماتیک که توسط خود فرد وارد می شوند و ناشی از مدت زمان طولانی مدت بی حسی بافت نرم هستند، و تفاوت در تکنیک هایی آگاه باشد که به کوچکتر بودن جمجه و تفاوت آناتومی بیماران دندانپزشکی کودکان مربوط می شوند. در این مقاله قصد داریم شما را با تکنیک های مؤثرتر و بی خطرتر برای تجویز بی حس کننده های موضعی در دندانپزشکی کودکان آشنا کنیم.
بی حسی موضعی در دندانپزشکی
بی حسی موضعی عبارت است از، از دست رفتن موقتی احساس یا درد در یک قسمت از بدن که با اعمال موضعی (مالیدن) یا تزریق یک ماده بوجود می آید بدون آنکه سطح هشیاری بیمار کاهش پیدا کند.
بی حس کننده های دندانپزشکی به دو دسته تقسیم می شوند: استرهاEsters (پروکائین و بنزوکائین) و آمیدهاAmides (لیدوکائین، مپیواکائین، پریلوکائین، و آرتیکائین). استرها دیگر در بی حس کننده های تزریقی استفاده نمی شوند؛ با این حال، بنزوکائین به عنوان بی حس کننده موضعی استفاده می شود. آمیدها پر استفاده ترین بی حس کننده های تزریقی با لیدوکائین هستند که به عنوان بی حس کننده موضعی نیز استفاده می شوند.
بی حس کننده های موضعی تا عمق 2 تا 3 میلی متری مؤثر هستند و برای کاهش ناراحتی نفوذ اولیه سوزن به داخل مخاط تأثیر گذار هستند. نقطه ضعفی که آنها دارند مزه ای است که ممکن است برای بیمار خوشایند نباشد، و نیز مدت زمانی که طول می کشد تا دارو اثر کند، ممکن است باعث افزایش نگرانی کودک از نزدیک شدن به فرایندی شود که قرار است انجام شود. داروهای بی حس کننده موضعی به صورت ژل، محلول، پماد، پچ، و اسپری فشرده در دسترس هستند. هنگام اعمال بی حس کننده های موضعی به بافت نرم، کمترین مقدار مؤثر استفاده می شود تا از بی حسی بافت های حلق جلوگیری شود.
رایج ترین بی حس کننده های موضعی که در دندانپزشکی استفاده می شوند نمونه های حاوی بنزوکائین یا لیدوکائین هستند.
بی حس کننده های تزریقی
بی حس کننده های موضعی با ایجاد تداخل در توانایی عصب در انتقال سیگنال های الکتریکی و پتانسیل های عمل کردن، بین منبع درد و مغز یک انسداد شیمیایی بوجود می آورند. بی حس کننده های موضعی مانع عملکرد دروازه های خاصی به نام پتانسیل سدیم می شوند. وقتی کانال سدیم عصب مسدود می شود، سیگنال های عصب نمی توانند منتقل شوند. تنها محلی که مولکول های بی حس کننده موضعی به غشاء عصبی دسترسی دارند، گره های رانویر Ranvier هستند، جایی که کانال های سدیم فراوانی وجود دارد. قطع شدن سیگنال های عصبی در یک عصب میلین شده (مانند عصب دندانی) زمانی اتفاق می افتد که دپولاریزیسیون عصب (سیگنال عصب) در سه گره متوالی رانویر مسدود شود.
بی حس کننده های موضعی گشاد کننده عروق هستند و در نهایت جذب گردش خون می شوند. آنها اثرات سیستمیک دارند که با سطح پلاسمای خون ارتباط مستقیم دارند. دوز بالای داروهای بی حس کننده می تواند منجر به افسردگی CNS، تشنج، افزایش ضربان قلب، و فشار خون شود.
منقبض کننده های عروق (اپی نفرین و لوونوردفرین) به بی حس کننده های موضعی افزوده می شوند تا با کند کردن روند برداشته شدن ماده بی حس کننده از ناحیه عصب و در نتیجه طولانی کردن عملکرد آن، با عمل انبساط عروق مقابله کنند. بی حس کننده های مختلف با سرعت های مختلف به حداکثر علائم و مدت زمان تأثیر خود می رسند. هر چه محلول بی حس کننده اسیدی تر باشد، رسیدن به اوج اثر آن کندتر خواهد بود.




دیدگاه خود را ثبت کنید
تمایل دارید در گفتگوها شرکت کنید؟در گفتگو ها شرکت کنید.