درمان های دندانپزشکی برای بیمارانی دیابتی
دندانپزشکان به عنوان بخشی از یک تیم بهداشتی متحد در ارائه مراقبت های دهان و دندان به بیماران دیابتی نقش مهمی به عهده دارند. به همین ترتیب آنها ممکن است موارد تشخیص داده نشده دیابت را تشیص دهند و بیماران را برای ارزیابی های بیشتر به پزشکان ارجاع دهند.
درمان عفونت های حاد دهانی و نقش دندانپزشک در حمایت از بیماران در برنامه های ترک سیگار روش هایی هستند که می توانند موجب کاهش عوارض ناشی از دیابت شوند. دندانپزشک با مشورت با پزشک بیمار، در صورت وجود عوارض سیستمیک ممکن است اصلاح برنامه درمانی را پیشنهاد دهد.
دندانپزشکان با همکاری با پزشک و متخصص تغذیه می تواند سلامت دهانی بیمار را حفظ کند و احتمالاً کنترل متابولیک افراد دیابتی را بهبود دهد. دندانپزشک می تواند با پزشک بیمار در مورد علائم و موارد منع مصرف داروها برای درمان عوارض دهانی در بیماران مبتلا به عوارض سیستمیک ناشی از دیابت مشورت کند. استفاده از گلوکومتر ممکن است موارد اضطراری مربوط به دیابت را دفع کند.
تیم دندانپزشکی با حفظ سلامت دهانی در بهترین وضعیت خود می تواند کنترل متابولیک بیماران مبتلا به دیابت را بهبود ببخشد. علاوه بر این، دندانپزشکان با حمایت از بیماران در برنامه های ترک مصرف دخانیات می توانند عوامل مرگ همزمان را کاهش دهد.
مفاهیم بالینی
دندانپزشکان با حفظ سلامت دهان بیماران خود و نیز با ارجاع بیمارانی دارای علائم و نشانه های مشکلات دهانی دارند نشانگر دیابت به پزشک برای ارزیابی های بیشتر، می توانند مرگ و میر همراه با دیابت را کاهش دهند.
دیابت یک سندروم پیچیده و مخرب است. مشخصه ویژه آن ناهنجاری های متابولیسم کربوهیدرات ها، چربی ها، و پروتئین هایی است که یا ناشی از کمبود شدید یا مطلق انسولین است، یا مربوط به تخریب خود ایمنی سلول های بتا لوزالمعده تولید کننده انسولین (نوع 1یا دیابت وابسته به انسولین)، یا از مقاومت بافت هدف نسبت به تأثیر متابولیک سلولی آن، که معمولاً به چاقی مربوط می شود (نوع 2، یا دیابت غیر وابسته به انسولین). دیابت نوع 1 بیش از 5 درصد موارد دیابت اولیه را نشان نمی دهد، در حالی که نوع 2 نشانگر باقی موارد اصلی است.
هیچ درمان قطعی برای دیابت وجود ندارد. این شایع ترین اختلال غدد درون ریز است و بسیاری افراد در سراسر دنیا به آن مبتلا هستند و بسیاری دیگر به آن مبتلا هستند و از آن اطلاع ندارند. بدون تشخیص صحیح، این افراد در معرض خطر قابل توجهی قرار دارند که می تواند زندگی آنها را به خطر بیندازد. این خطرات عبارتند از افزایش احتمال عفونت و تأخیر در بهبود؛ نوروپاتی، رینوپاتی، و نفروپاتی (بیماری ریز عروقی)؛ تصلب شرایین تسریع شده با انفارکتوس میوکارد همراه با بیماری عروق کرونر؛ سکته؛ آنوریسم آترواسکلرو تیک (بیماری ماکروواسکولار)؛ و قطع عضو.
هایپرگلیسمی (افزایش گلوکز خون) یکی از علائم برجسته دیابت است- و همچنان عوارض متابولیک مزمن آن. اینها عموماً در بیماران مبتلا به دیابت نوع 1 وخیم تر هستند.
کنترل قند خون
گلوکز خون یا کنترل قند خون برای مدیریت پزشکی دیابت نقش اساسی دارد؛ بالا بودن زیاد قند خون و به مدت طولانی با عوارض سیستمیک و دهانی همراه است. بنابراین، یک برنامه مدیریتی نیاز است. این طرح باید به عنوان یک اتحاد درمانی فردی بین بیمار و خانواده، پزشک و سایر اعضای تیم مراقبت های بهداشتی، از جمله دندانپزشک خانواده، و متخصص تغذیه تنظیم شود. طی برنامه ریزی این طرح، تیم باید جنبه های متعددی از بیمار را در نظر بگیرد:
- سن
- برنامه و شرایط مدرسه یا کار
- فعالیت های بدنی
- داروها (انسولین یا مواد هیپوگلیسمی خوراکی)
- رژیم غرایی و الگوی تغذیه
- موقعیت اجتماعی و شخصیت
- عوامل فرهنگی
- وجود عوارض (سیستمیک و یا دهانی) دیابت
- هر گونه شرایط پزشکی دیگر
از آزمایش هموگلوبین گلیکوزیله یا HbA1c به طور گسترده ای برای ارزیابی کنترل قند خون در یک بازه زمانی سه تا چهار ماهه استفاده می شود. آزمایشات بالینی تصادفی احتمالی نشان داده اند که دستیابی به کنترل قند خون از طریق کاهش درصد HbA1c، با کاهش نرخ بیماری ریز عروقی همراه است. بعلاوه، مطالعات اپیدمیولوژیک از توانایی کنترل شدید گلیسمی در کاهش بیماری ماکرواسکولار پشتیبانی می کند.
هدف مدیریت پزشکی هدف قرار دادن مقادیر HbA1c تا کمتر از 7 درصد، یا به طور متوسط کمتر از 150 میلی گرم در دسی لیتر گلوکز خون، هر سه تا شش ماه است. اگر بیشتر از 8 درصد باشد توصیه می شود اقدام صورت گیرد. با این حال، نشان داده شده است که ویژگی های دیگری از کنترل گلوکز که در HbA1c منعکس نشده اند می توانند به خطر بروز عوارض بیفزایند یا آنها را تغییر دهند. برای مثال، مطالعات بالینی اخیر نشان می دهند که خطر و شدت عوارض ممکن است حتی تا میزان زیادی به میزان افزایش قند خون طی یک تا دو ساعت بعد از صرف غذا وابسته باشد.
افزایش قند خون حاد بعد از غذا با افزایش تولید رادیکال های آزاد همراه است که می تواند منجر به مسمومیت و آسیب به بافت ها، و در نهایت ممکن است با نارسایی کبدی همراه باشد. افزایش حاد قند خون دو ساعت پس از صرف غذا با افزایش خطر مرگ، مستقل از قند خون ناشتا، همراه است.
با پیشرفت سطح گلوکز بعد از غذا از 180 به 260 میلی گرم در دسی لیتر، خطر بیماری میکرواسکولار افزایش پیدا می کند. بنابراین، کنترل شدید در درمان پزشکی فعلی، اکنون شامل تغییر به یک تمرکز جدید است: کنترل مداوم روزانه قند خون با یک گلوکومتر، چهار تا شش مرتبه در طول روز، و اغلب قبل و بعد از وعده های غذایی برای هدف قرار دادن سطح قند خون بعد از غذا و به منظور به حداقل رساندن بروز افزایش حاد قند خون و مسمومیت حاد بافت می باشد.
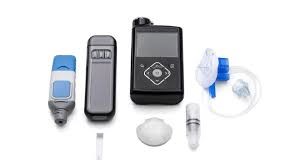
گلوکومتر ها نسبتاً ارزان قیمت هستند و می توانند اندازه گیری سریع (5 تا 30 ثانیه) و صحیح سطح قند خون را در مقادیر اندک (1 میکرولیتر) خون گرفته شده با نوار استریل از نوک انگشت انجام دهند. غیر از بیمارانی که علائم و نشانه های کلاسیک دیابت را دارند، با وجود گلوکز و استون در ادرار، اکثر پزشکان به مقادیر شیمیایی خون تکیه می کنند، نه تنها برای تعیین تشخیص دیابت بلکه برای کنترل آن. بعلاوه، نظارت روی قند خون موجود در ادرار دیگر بین بیماران مبتلا به دیابت عمل رایجی نیست؛ علت این است که مواردی با سطوح گلوکز خون 300 تا 400 mg/dL گزارش شده اند بدون هیچ شواهدی مبنی بر وجود گلوکز در ادرار. با این حال، بیماران ممکن است با نوارهای تست تشخیصی در طول دوره ای که کنترل متابولیک ممکن نیست، ادرار را از نظر وجود استون (یعنی کتون) تست کنند.
کنترل دقیق متابولیک شامل خطراتی می شود:
بیماران مبتلا به دیابت، مخصوصاً افرادی که دیابت نوع 1 دارند و چندین تزریق انسولین در طول روز انجام می دهند یا از پمپ انسولین استفاده می کنند، ممکن است دچار بالا رفتن یا پایین آمدن شدید قند خون شوند (شوک انسولین)، که ممکن است منجر به کتواسیدوز دیابتی شود که تهدید کننده زندگی است.
مشکلات دهانی ناشی از دیابت
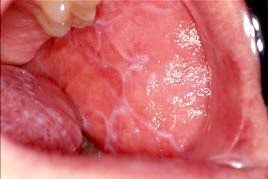
مشکلات ناشی از دیابت کنترل نشده مخرب هستند. این ممکن است شامل موارد زیر باشد، اما الزاماً محدود به آنها نمی شود: ژنژیویت و بیماری پریودنتال؛ زروستومیا و اختلال در عملکرد غدد بزاقی؛ افزایش احتمال بروز عفونت های باکتریایی، ویروسی، و قارچی (یعنی کاندیدیای دهانی)؛ پوسیدگی دندان ها؛ آبسه پری آپیکال؛ از دست رفتن دندان ها؛ عدم توانایی استفاده از پروتزهای دندانی مصنوعی (تا قسمتی مربوط به اختلال عملکرد غدد بزاقی)؛ اختلال در حس چشایی؛ لیکن پلانوس؛ و سندروم سوزش دهان.
ژنژیویت و بیماری پریودنتال
احتمال بروز بیماری پریودنتال- که اغلب ششمین مشکل ناشی از دیابت می باشد- شایع ترین مشکل دهانی است که برای افراد مبتلا به دیابت بروز پیدا کی کند. بیمارانی که دیابت آنها به خوبی تحت کنترل نیست، بیشتر در معرض خطر گسترش بیماری پریودنتال هستند. این بیماری از ژنژیویت آغاز می شود و سپس کنترل نامناسب قند خون، پیشرفت می کند و تا بیماری پریودنتال پیشرفته می رسد. کودکان مبتلا به دیابت و افراد بزرگسالی که کنترل متابولیک کمتر از حد مطلوب است، نشان داده اند که نرخ ابتلای آنها به بیماری ژنژیویت بسیار بالاتر است. در یک مطالعه، نرخ شیوع بیماری پریودنتال 8/9 درصد در 263 بیمار مبتلا به دیابت نوع 1 بود، در مقایسه با 7/1 درصد در میان افراد بدون دیابت. مطالعات متعددی نشان داده اند که بیمارانی که دیابت نوع 1 دارند، و بیماری آنها تحت کنترل متابولیک مزمن و حاشیه ای است، نسبت به بیمارانی دارد که دیابت خود را به خوبی تحت کنترل دارند، بیماری پریودنتال گسترده تر و وخیم تری دارند. بیماران مبتلا به دیابت نوع 1 و بیماری رتینوپاتی (شبکیه)، بیشتر دچار از دست رفتن اتصال بافت پریودنتال تا دهه های چهار و پنج زندگی خود می شوند. بنابراین، بهداشت خوب دهانی و چکاپ های منظم دندانپزشکان برای بیماران مبتلا به دیابت نوع 1 فوق العاده مهم است.
مطالعات کمتری روی بیماران مبتلا به دیابت نوع 2 و بیماری پریودنتال انجام شده اند. نشان داده شده است که بیماران مبتلا به دیابت نوع 2 نسبت به افرادی که دیابت ندارند، سه برابر بیشتر احتمال دارد که دچار گسترش بیماری پریودنتال شوند. در مطالعه ای که در هندوستان انجام شد (40 درصد از زنان شرکت کننده دیابت نوع 2 داشتند)، افراد زیر 40 سال در مقایسه با افرادی که دیابت ندارند بیشتر با از دست رفتن اتصال لثه ها، و نیز تحلیل استخوان آلوئولار مواجه می شوند که با افزایش مقاومت در برابر گلوکز یا کنترل متابولیک ضعیف همراه است. در همین مطالعه، در مقایسه با افرادی که در تمام گروه های سنی بیماری ندارند، در افراد مبتلا به دیابت با افزایش سن تخریب بافت پریودنتال افزایش پیدا می کند. از دست دادن دندان ها در افراد مبتلا به دیابت 15 برابر بیشتر از افراد بدون دیابت بود.
مطالعات دیگر به بررسی از دست رفتن دندان و بی دندانی در افراد مبتلا به دیابت نوع 1 پرداخته اند. وقتی افراد مبتلا به دیابت سیگار می کشند، نسبت به افرادی که دیابت ندارند، 20 برابر بیشتر احتمال دارد که دچار پریودنتیت با از دست رفتن استخوان حمایت کننده شوند.
گرچه پریودنتیت اساساً با وجود پلاک های دندانی ارتباط دارد، اما به نظر می رسد که پریودنتیت به عوامل پاتولوژیک متعددی همراه با دیابت مربوط باشد، اما دلیل نرخ بالاتر تخریب پریودنتال در افراد مبتلا به دیابت کاملاً درک نشده است. مطالعات نشان داده اند که میکرو ارگانیسم های موجود در فلورای پریودنتال در افراد مبتلا به دیابت و در افراد بدون دیابت به یکدیگر شباهت دارند، که حاکی از این است که تفاوت های موجود در واکنش میزبان به پاتوژن های پریودنتال به افزایش تخریب بافت در مبتلایان به دیابت مربوط می شود. حوادث پاتولوژیکی که در دیابت اتفاق می افتد ممکن است اتفاق بیفتند عبارتند از نقص در ایمنی واسطه سلول مانند نوتروفیل (لکوسیت پلی مورفونوکلئر یا PMN) کموتاکسی و عملکرد ماکروفاژ، و بیماری های قلبی عروقی.
علاوه بر این، شواهدی وجود دارد مبنی بر اینکه سابقه بیماری پریودنتال مزمن می تواند کنترل دیابت را مختل کند، که نشان می دهد عفونت های پریودنتال ممکن است عواقب سیستمیکی داشته باشند.
گرچه هنوز ماهیت دقیق این ارتباط پیچیده کاملاً مشخص نیست، اما نشان داده شده است که عفونت های دندانی در بیماران مبتلا به دیابت ممکن است موجب وخامت بیشتر مشکل مربوط به کنترل متابولیک شود. بعلاوه، شواهدی وجود دارد مبنی بر اینکه کنترل عفونت های پریودنتال در بیمارانی که دیابت آنها به خوبی تحت کنترل نیست، ممکن است در حقیقت به بهبود کنترل گلیسمیک کمک کند. ارزیابی دقیق کنترل قند خون، شامل رژیم غذایی بیمار، و HbA1c و اندازه گیری گلوکز بعد از غذا، در تعیین ارزیابی خطر برای پیشرفت مشکلات دهانی دیابت، مخصوصاً پریودنتیت، حیاتی است.
مشکلات دهانی در بیماران مبتلا به دیابت کنترل نشده، احتمالاً بیشتر به تغییر واکنش به عفونت، تغییرات میکروواسکولار، و احتمالاً، افزایش غلظت گلوکز در بزاق دهان (هایپرگلیسمی بزاقی) و مایع سرویکولار لثه مربوط می شود.
افزایش میزان قند موجود در بزاق دهان می تواند یکی از عوامل مهم دخیل در بروز بیماری پریودنتال باشد. افزایش میزان گلوکز بزاق دهان منجر به ایجاد بستر اضافی باکتریایی و تشکیل پلاک می شود. افزایش گلوکز در ناحیه لثه می تواند توانایی فیبروبلاست های پریودنتال که در بهبود پریودنتال نقش دارند را کاهش دهد. بنابراین، باید درمان های پیشگیرانه پریودنتال در مراقبت های جامع بیماران مبتلا به دیابت گنجانده شود. درمان شامل ارزیابی اولیه خطر بروز و پیشرفت بیماری های دهان، دستور العمل های مشخص بهداشتی دهان، ارزیابی و دستور العمل های رژیم غذایی، و بررسی ها و پروفیلاکسی دوره ای منظم دندانی می باشد.
اختلال عملکرد غدد بزاقی و زروستومیا
گزارشاتی وجود دارد مبنی بر شکایت از خشکی دهان (زروستومیا) و اختلال در عملکرد غدد بزاقی و کاهش تولید بزاق در بیماران مبتلا به دیابت، که ممکن است به دلیل پر ادراری یا وجود یک مشکل متابولیک زمینه ای یا مربوط به غدد درون ریز. وقتی محیط طبیعی حفره دهان به دلیل کاهش جریان بزاق یا تغییر در ترکیبات بزاق تغییر می کند، یک دهان سالم می تواند مستعد بروز حفره های دندانی و تخریب دندان ها شود. مخاط دهانی خشک، آتروفیک، و ترک دار مشکلات نهایی ناشی از عدم تولید بزاق کافی می باشند. همراه شدن موکوزیت، زخم ها، و رفع ادرار، و همچنین یک زبان ملتهب و پوسته پوسته شده، نیز از جمله مشکلات شایع هستند. دشواری در روان سازی، جویدن، چشیدن، و بلع از جمله ویران کننده ترین عوارض ناشی از اختلال در عملکرد بزاق دهان هستند و ممکن است با اختلال در مصرف مواد مغذی نیز ارتباط داشته باشد.
افزایش نرخ پوسیدگی های دندانی در بیماران جوان مبتلا به دیابت گزارش شده است و ممکن است به اختلال عملکرد غدد بزاقی ارتباط داشته باشد. در یک مطالعه نشان داده شد که بیماران مبتلا به دیابت، پوسیدگی سطح کورونال یا سطح ریشه دندان های آنها بیشتر از بیماران بدون دیابت، مستقل از کنترل قند خون، نبود.
با این حال، بین افراد بزرگسال مبتلا به دیابت و پوسیدگی های فعال و از دست دادن دندان ارتباطی وجود دارد؛ این حتی در بیماران مبتلا به دیابتی که کنترل گلیسمیک خوبی ندارند بیشتر قابل توجه می باشد. دندانپزشکان می توانند درمان های معمول مانند دهانشویه های حاوی فلورایدو جایگزین های بزاق را برای کمک به پیشگیری از بروز پوسیدگی و به حداقل رساندن ناراحتی ارائه دهند.
کاندیدیازیس
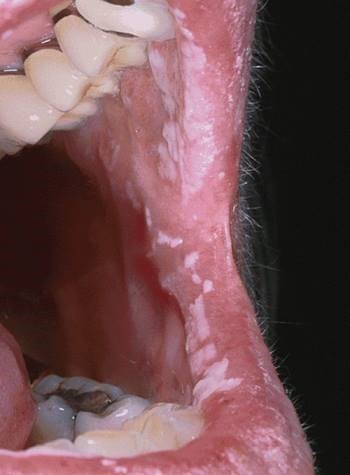
کاندیدیازیس دهانی یک عفونت قارچی فرصت طلب است که معمولاً با افزایش قند خون همراه است و بنابراین یک عارضه مکرر دیابت کنترل نشده است یا دیابتی که به خوبی تحت کنترل نمی باشد. ضایعات دهانی همراه با کاندیدیازیس عبارتند از گلوسیت میانی رومبوئید (آتروفی پاپیلار مرکزی)، گلوسیت آتروفیک، دنچر استوماتیت، کاندیدیازیس کاذب (برفک) و التهاب گوشه لب ها. کاندیدیا آلبیکانز یکی از اجزاء تشکیل دهنده میکرو فلورای طبیعی دهان می شود که به ندرت بدون عوامل تحریک کننده کنار یکدیگر انباشته می شوند و موجب عفونی شدن مخاط دهان می شوند.
این عوامل شامل بروز مشکلات برای سیستم ایمنی بدن می باشد (از جمله ایدز، سرطان و دیابت)، استفاده از پروتزهای مصنوعی همراه با بهداشت نامناسب دهانیو استفاده طولانی مدت از آنتی بیوتیک های طیف گسترده. اختلال عملکرد بزاقی، اختلال در عملکرد سیستم ایمنی، و افزایش قند موجود در بزاق که احتمال رشد قارچی را افزایش می دهند از جمله عوامل اصلی هستند که در بروز کاندیدیازیس دهانی در بیماران مبتلا به دیابت نقش دارند.
سندروم سوزش دهان
بیمارانی که سندروم سوزش دهان یا سوزش زبان دارند، معمولاً هیچ ضایعه بالینی قابل تشخیصی ندارند، گرچه علائم درد و سوزش می توانند شدید شوند. سوزش دهان می تواند علت های مختلفی داشته باشد، و اغلب تشخیص بالینی آن دشوار است. به نظر می رسد علائم درد و سوزش نتیجه یک عامل، یا احتمالاً ترکیبی از چند عامل باشند. در افرادی که دیابت آنها تحت کنترل نیست یا به خوبی تحت کنترل نیست،
این عوامل می توانند شامل اختلال در عملکرد بزاق، کاندیدیازیس، و ناهنجاری های عصبی مانند افسردگی باشد. نوروپاتی حرکتی خود مختار و حسی بخشی از سندروم دیابت است و شیوع نوروپاتی در دیابت تقریباً 50 درصد، 25 سال پس از شروع بیماری دیابت، با نرخ 30 درصد بین افراد بزرگسال مبتلا به دیابت است. نوروپاتی ممکن است منجر به بروز علائم دهانی مانند خواب رفتن، سوزن سوزن شدن، بی حسی، سوزش، یا درد ناشی از تغییرات پاتولوژیک شامل اعصاب در ناحیه دهان شود. دیابت با علائم سوزش دهان همراه بوده است؛ با این حال، نوروپاتی ناشی از دیابت عموماً با درد و سوزش در دیگر بخش های بدن، مانند پاها همراه است.
یافته ای که از اهمیت ویژه برخوردار است این است که علائم سوزش دهان یا زبان از جمله علائم تشخیص داده نشده دیابت نوع 2 می باشند، که بیشتر آنها پس از تشخیص پزشکی و درمان های بعدی به منظور بهبود کنترل قند خون برطرف می شوند. بهبود در کنترل قند خون نقش عمده ای در کاهش بروز عوارضی مانند خشکی دهان و کاندیدیازیس دارد، و این عوامل ممکن است ارتباط قابل توجهی با رفع علائم همراه با سندروم سوزش دهان در بیماران دیابتی داشته باشند.
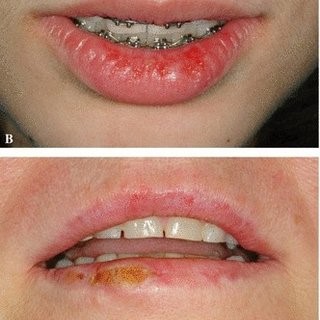
لیکن پلان
لیکن پلان یک بیماری مزمن نسبتاً شایع مربوط به مخاط پوست می شود که علت بروز آن ناشناخته است. به طور کلی این بیماری یک فرایند با واسطه ایمنی تلقی می شود که شامل یک واکنش حساسیتی بیش از حد در سطح میکروسکوپی است. مشخصه ویژه آن یک نفوذ لنفوسیتیک T شدید (سلول های CD4، و بویژه سلول های CD8+) واقع در رابط بافت اپیتلیال- پیوندی است. سایر سلول های تنظیم کننده سیستم ایمنی (برای مثال، ماکروفاژها، سلول های دندریتیک، سلول های لانگرهانس) در افزایش تعداد ضایعات لیکن پلان مشاهده می شوند.
همانطور که پیش از این نیز اشاره شد، به نظر نمی رسد هیچ ارتباطی بین لیکن پلان و فشار خون یا دیابت (یعنی سندروم گرینسپان) وجود داشته باشد. با این حال، مطالعه ای که روی 40 بیمار با لیکن پلان انجام شد نشان داد که 11 بیمار (28 درصد) دیابت آشکار یا نهفته دارند، در مقایسه با همه گروه کنترل که هیچ یک این مشکل را نداشتند. این نشان می دهد که دیابت ممکن است به ایمونوپاتوژنز لیکن پلاین مرتبط باشد.
عفونت های حاد دهان
نمونه های نمایانگر عفونت های حاد دهان- مانند حملات مکرر ویروس هرپس سیمپلکس، آبسه پریودنتال، یا زخم های پالاتال (سقف دهان)- نشان دهنده شدت این شرایط می باشند، بویژه در دیابت با کنترل محدود. گزارشات موردی در مورد عفونت عمیق گردن ناشی از آبسه پریودنتال و زخم ختی کشنده پالاتال در بیماران مبتلا به دیابت منتشر شده است. در مورد اخیر، زخم ها سطحی نبودند، اما نشان دهنده بیماری گرانولوماتوز granulomatous عمیق بودند. تا چه حد چنین حوادثی بخشی از طیف وسیعی از عفونت در افراد مبتلا به دیابت است که هنوز مشخص نشده است. این امکان وجود دارد که همان مکانیزم های بیماری زاد همراه با افزایش استعداد ابتلا به عفونت های پریودنتال (برای مثال، نقص در بهبود زخم، کموتاکسی کاهش یافته، و عملکرد PMN) ممکن است در احتمال بیشتر ایجاد عفونت های حاد دهانی نقش داشته باشند.
کنترل قند خون در مدیریت دیابت، کلید اصلی برای کاهش تأثیر عفونت های مزمن دهانی است.
ملاحظات مدیریت عمومی امور دندانپزشکی بیماران دیابتی
دندانپزشکان نقش مهمی در ارجاع بیماران مبتلا به دیابت به پزشک برای ارزیابی های بیشتر ایفا می کنند. هر بیمار دندانپزشکی تشخیص داده نشده که علائم و نشانه های اصلی دیابت را دارا است (یعنی تشنگی مفرط polydipsia، ادرار بیش از حد polyuria، پرخوری polyphagia، کاهش وزن، ضعف) یا دارای تظاهرات دهانی می باشد (برای مثال زروستومیا یا خشکی دهان، یا کاندیدیازیس) باید برای تشخیص و درمان به پزشک مراجعه کنند.
دندانپزشک با استفاده از گلوکومتر می تواند قند خون را با گرفتن نمونه از نوک انگشت اندازه گیری کند. اگر نتیجه با افزایش قند خون مطابقت داشته باشد، پیگیری فوری با مراجعه به پزشک نیاز است. حتی اگر در چنین تستی سطح قند خون بیمار طبیعی باشد، هنوز هم مراجعه فوری به پزشک ضروری است، مخصوصاً اگر بیمار علائم یا نشانه های بالا یا تظاهرات دهانی نشان دهنده دیابت کنترل نشده و تشخیص داده نشده را داشته باشد.
اگر پزشکی که دندانپزشک شما را به وی ارجاع داده است نیز دیابت را در بیمار تشخیص دهد، ممکن است بیمار از عوارض تهدید کننده زندگی در امان باشد. با این حال، نکته مهمی که در اینجا باید ذکر شود این است که گلوکومتر به عنوان یک وسیله تشخیصی پذیرفته نیست و دندانپزشک نیز از نظر پزشکی واجد شرایط تشخیص دیابت نیست.
همه بیماران مبتلا که دیابت آنها تشخیص داده شده است، باید از نظر سوابق نیز شناسایی شوند. درک کاملی از درمان پزشکی آنها- از جمله داروها، رژیم و میزان کنترل قند خون، و همچنین هر گونه عارضه سیستمیک ناشی از دیابت- باید به روشی مشخص شود. در صورت بروز عوارض سیستمیک ناشی از دیابت (به عنوان مثال فشار خون بالا، بیماری های قلبی عروقی، رتینوپاتی، نارسایی یا کم کاری کلیوی)، دندانپزشک باید با پزشک بیمار مشورت کند تا در مورد هر گونه تغییر در برنامه درمان دندانپزشکی، خصوصاً در صورت پیش بینی اقدامات جراحی صحبت کند.
برای مثال، در بیماران مبتلا به بیماری های قلبی عروقی، نظارت روی فشار خون بسیار مهم است، زیرا امکان تغییر در داروهای ضد انعقاد خون (مانند آسپرین) قبل و بعد از جراحی وجود دارد. توصیه فعلی در درمان پزشکی استفاده از آسپرین (75 تا 325 میلی گرم در روز) در همه بیماران بزرگسال مبتلا به دیابت و بیماری های قلبی و عروقی می باشد. پرهیز از داروهای نفروتوکسیک در مدیریت دندانپزشکی (به عنوان مثال، استامینوفن در دوزهای بالا، آسیکلوویر، آسپرین، داروهای ضد التهاب غیر استروئیدی) در بیماران مبتلا به بیماری های کلیوی و همچنین شمارش دقیق تعداد گلبول های خون، کنترل فشار خون در هر بار مراجعه، ارزیابی خطر اندارتریت (شنت دیالیز کلیه) یا اندوکاردیت، و مدیریت بیمار دریافت کننده دیالیز که تحت درمان با هپارین قرار دارند توصیه می شود.
با توجه به فرایندهای جراحی، دندانپزشک باید قند خون بیمار را نیز با گلوکومتر آزمایش کند تا از حوادث مربوط به موارد اضطراری مانند شوک انسولین (هیپوگلیسمی شدید) یا کتواسیدوز با افزایش قند خون شدید قبل، حین، و یا بعد از یک فرایند تهاجمی جلوگیری کند.هر بیماری که قرار است تحت جراحی های گسترده پریودنتال یا دهان، غیر از یک کشیدن ساده دندان، قرار بگیرد، باید دستور العمل های تغذیه ای پس از جراحی را دریافت کند؛ این دستور العمل ها باید توسط پزشک یا متخصص تغذیه بیمار تنظیم شوند. مهم است که مجموع کالری های مصرفی و پروتئین- کربوهیدارت ها؛ نسبت چربی رژیم غذایی ثابت بماند تا کنترل قند خون فرد مبتلا به دیابت به خوبی حفظ شود.
در مورد توصیه های رژیم غذایی و اصلاح دوز داروها در مرحله بعد از درمان دندانپزشکی، باید با پزشک بیمار مشورت شود. در مورد عفونت حاد دهانی، نه تنها ممکن است آنتی بیوتیک ها (مخصوصاً در بیمارانی که دیابت آنها به خوبی تحت کنترل نیست) تجویز شوند، بلکه ممکن است تغییراتی در داروهای بیمار نیاز باشد (به عنوان مثال، افزایش دوز انسولین به منظور پیشگیری از بالا رفتن قند خون مرتبط با درد و استرس ناشی از عفونت).
عموماً، مراجعات بیماران باید به صورت کوتاه و در صبح انجام شود تا از استرس آنها کاسته شود. ترشح اپی نفرین درون ریز ناشی از استرس نیزمی تواند تأثیر ضد تنظیمی روی عملکرد انسولین داشته باشد، بنابراین، به شدت موجب تحریک تجزیه گلیکوژن در عضلات (و به میزان کمتری در کبد) می شود که باعث افزایش قند خون می شود. در افراد بزرگسال مبتلا به دیابت که هیچ سابقه فشار خون بلایی وجود ندارد، یا در بیماران بزرگسال مبتلا به دیابت که فشار خون آنها به خوبی تحت کنترل می باشد، اپی نفرین می تواند در مقادیر معمول تزریق شود. مهم تر از همه اینکه، انسولین اپی نفرین توصیه می شود زیرا بی حسی دندانی بهتری را ایجاد می کند، و بنابراین ممکن است به میزان چشمگیری ترشح مقادیر خیلی بیشتر اپی نفرین درون ریز را در واکنش به درد و استرس کاهش دهد.
نکته آخر اینکه، دندانپزشک باید نقش عمده ای در تغییر عادات مخرب سلامتی بیمار ایفا کند، مخصوصاً عاداتی که باعث بروز چند اختلالال با یکدیگر می شوند. به عنوان مثال، بسیاری از شواهد از مطالعات اپیدمیولوژیک، مطالعات کنترل شده و کوهورت، مستندات قانع کننده ای را در مورد ارتباط علی و معلولی بین سیگار کشیدن و خطرات سلامتی مانند دیابت و سرطان دهان ارائه می دهند. بیشتر تحقیقات مستندی که تأثیر سیگار کشیدن روی سلامتی را بررسی کرده اند به طور مجزا نتایج را مورد زیر گروه افراد مبتلا به دیابت بحث قرار نداده اند، که نشان می دهد خطرات شناسایی شده حداقل معادل خطرات موجود در جمعیت عمومی هستند.
مطالعات دیگر در مورد افراد دیابتی به طور مداوم افزتیش خطر ابتلا به مرگ و مرگ زدرس را در ارتباط با ایجاد عوارض بیماری ماکروواسکولار (درگیری قلبی- عروقی، بیماری های عروق محیطی و بیماری های عروق مغزی) در میان افراد سیگاری نشان می دهد. علاوه بر این، کشیدن سیگار با پیشرفت خیلی سریع مشکلات میکروواسکولار افراد مبتلا به دیابت مرتبط است و ممکن است در پیشرفت دیابت نوع 2 نیز نقش ایفا کند. تحقیقات زیادی حاکی از مقرون به صرفه بودن مشاوره های تغییر رفتار کشیدن سیگار می باشند. این تحقیقات نشان می دهند در افراد مبتلا به دیابت جلسات مشاوره برای کاهش مصرف سیگار می توانند روی کاهش مصرف تنباکو مؤثر باشند.
کنترل بیماری های دهانی بیماران مبتلا به دیابت
پیش بینی خطر بروز بیماری
کنترل کامل عفونت های دهانی در بیمارانی مبتلا به دیابت فراتر از این مقاله است. با این حال، توصیه های بالینی در مورد درمان برخی از تظاهرات دهانی شایع دیابت در زیر آورده شده اند.
به طور کلی، افراد بزرگسال با دیابت نوع 1 یا 2 که به خوبی تحت کنترل می باشد، ممکن است خطرات پیشرفت بیماری های دهانی آنها را بیشتر از افرادی که به دیابت مبتلا نیستند تهدید نکند، بنابراین، می توانند به یک شکل درمان شوند. برای مثال، یک ضایعه پوسیدگی بخش کرونال دندان که هنوز به عاج نفوذ نکرده است، در بیماران مبتلا به دیابت که بیماری آنها به خوبی تحت کنترل می باشد، ممکن است نیاز به مداخله فوری نیاز نداشته باشد، در حالی که ضایعه مشابه در بیمارانی که دیابت آنها به خوبی تحت کنترل نیست (قند خون بالای متوسط تا شدید)، با توجه به خطر بالاتر پیشرفت سریع آن، ممکن است نیاز به درمان های عملی فوری داشته باشند. به طور کلی، خطر پیشرفت مشکلات دهان با کنترل قند خون ارتباط دارد و تا حدودی با تعبیر مقادیر HbA1C و سطوح قند خون بعد از صرف غذا ارزیابی می شود.
روند درمان برای کاندیدیازیس
با توجه به محوریت کاندیدیازیس به عنوان علامت دیابتی که تحت کنترل نیست یا به خوبی تحت کنترل نیست، و نیز ارتباط ثانویه با اختلال عملکرد غدد بزاقی، برخی داروهای موضعی و سیستمیک برای درمان کاندیدیازیس دهانی وجود دارند. به طور کلی توصیه می شود که دندانپزشک قبل از تجویز برخی داروهای ضد قارچ ابتدا قند خون را بررسی کند. برای مثال، باید از استفاده از تراشه های کلوتریمازول اجتناب کرد زیرا حاوی مقادیر زیادی قند هستند و ممکن است در بیماران مبتلا به دیابت منع مصرف داشته باشند. برخی داروهای موضعی مانند کرم ها که برای درمان ترک گوشه لب استفاده می شوند حاوی کورتیکواستروئیدها هستند که دارای تأثیر ضد التهابی و ضد عفونی کنندگی هستند که به بهبود کمک می کنند؛ با این حال، استروئیدها می توانند تأثیر آنتاگونیستی یا تنظیم نظارتی بر عملکرد انسولین داشته باشند، بنابراین پتانسیل ایجاد قند خون را دارند. با این وجود، بعید به نظر می رسد که چنین کرم هایی باعث افزایش قابل توجه قند خون شوند، مخصوصاً اگر این مواد در ناحیه نسبتاً کوچک ترک گوشه لب استفاده شوند.
کنترل اختلال عملکرد غدد بزاقی و زروستومیا
دلیل اصلی درمان خشکی دهان ارائه محرک تولید بزاق یا درمان جایگزین برای مرطوب نگهداشتن دهان، پیشگیری از پوسیدگی های دندانی، و عفونت های کاندیدا م ارائه تسکین برای دردها می باشد. روش مدیریت خشکی دهان می تواند شامل استفاده از مواد جایگزین و محرک بزاق باشد؛ این رویکرد ممکن است پیشرفت پوسیدگی های دندانی را به حداقل برساند یا از بروز آنها پیشگیری کند.
کنترل عفونت های مکرر HSV
برای بیماران مبتلا به دیابت و عفونت های مکرر دهان- صورت HSV، درمان باید هر چه سریع تر در مراحل اولیه آغاز شود تا مدت زمان و علائم ضایعه کاهش یابد. وقتی بروز مکرر ضایعات هرپس در عملکرد و تغذیه روزانه اختلال ایجاد کند، ممکن است آسیکلوویر خوراکی، هم برای پیشگیری و هم برای درمان در نظر گرفته شوند. در بیماران مبتلا به دیابت و نارسایی کلیوی، باید از مصرف آسیکلوویر اجتناب شود زیرا احتمال بروز سمیت کلیوی وجود دارد.
مدیریت و کنترل سندروم سوزش دهان
برای بیماران بزرگسالی که سندروم سوزش دهان دارند، عوامل متعددی می توانند به طور همزمان با یکدیگر تعامل داشته باشند. در دیابت های کنترل نشده، زروستومیاو کاندیدیازیس می توانند با علائم همراه با سوزش دهان ارتباط داشته باشند. علاوه بر درمان این شرایط، بهبود کنترل قند خون برای کاهش علائم ضروری است. بنزودیازپین ها، داروهای ضد افسردگی سه حلقه ای و ضد تشنج، در دوزهای پایین می توانند در کاهش یا از بین بردن علائم پس از چند هفته مفید باشند. دوز این داروها بر اساس علائم و نشانه های بیمار تنظیم می شود. یکی از عوارض جانبی احتمالی آنها زروستومیا یا خشکی دهان می باشد. به علت احتمال اعتیاد و وابستگی به این داروها، مشورت با پزشک معالج بیمار ضروری است. داروهایی که عموماً استفاده می شوند عبارتند از آمی تریپتیلین، نورتریپتیلین، کلونازپام، و گاباپنتن. جالب است بدانید، آمی تریپتیلین برای درمان نوروپاتی اتونومیک در بیماران دیابتی نیز استفاده شده است.
ملاحظات جراحی و کنترل پریودنتال
دندانپزشک می تواند فرایندهای جراحی پریودنتال را انجام دهد، گرچه مهم است بیمار در مرحله پس از جراحی یک رژیم غذایی طبیعی داشته باشد تا از افت قند خون و شوک انسولین جلوگیری نماید و از بهبود مؤثر اطمینان حاصل نماید. دندانپزشک باید هر گونه سوابق قبلی عوارض جانبی را بررسی کند، کنترل قند خون را ارزیابی نماید، و همچنان با پزشک و متخصص تغذیه بیمار در ارتباط باشد. هر چه دوره دیابت طولانی تر باشد، احتمال بروز بیماری پریودنتال شدید بیشتر خواهد بود.
درمان های حمایتی پریودنتال باید در فواصل زمانی نسبتاً کوتاه (دو تا سه ماه) ارائه شوند. عفونت های پریودنتال ممکن است وخامت دیابت و میزان کنترل متابولیک را پیچیده کنند. بیماران بزرگسالی که دیابت آنها به خوبی تحت کنترل می باشد، نیازی به مصرف آنتی بیوتیک پس از فرایندهای جراحی ندارند. با این حال، اعمال آنتی بیوتیک ها در طول مرحله پس از جراحی مناسب است، مخصوصاً اگر عفونت، درد، و استرس قابل توجهی وجود داشته باشد. انتخاب آنتی بیوتیک ها بر اساس چند فاکتور از پیش تعیین شده است (برای مثال، نتایج حساسیت، گسترش عفونت)، و باید در مشاوره با پزشک بیمار مد نظر قرار گیرد.
اصلی ترین درمان پریودنتال برای بیماران دیابتی بدون جراحی است، زیرا فرایندهای جراحی ممکن است مستلزم ایجاد تغییراتی در داروهای بیمار قبل و پس از درمان باشد، و همچنین ممکن است منجر به طولانی شدن دوره بهبود به دلیل دیابت شود. در بیماران دیابتی که دارای دیابت پیشرفته هستند، ترکیبی از درمان غیر جراحی و آنتی بیوتیک تتراسایکلین ممکن است تأثیر مثبت بالقوه ای بر کنترل قند خون داشته باشد. همانطور که از بررسی های HbA1C بر می آید، استفاده از تتراسایکلین در درمان بیماری پریودنتال با بهبود کنترل گلیسمیک همراه بوده است.
مطالعات مختلف متعددی مزایای درمانی دیگری برای تتراسایکلین در درمان پریودنتال گزارش داده اند، اساساً به عنوان مهار کننده های آنزیم های تجزیه کننده بافت همبند، متالوپروتئینازهای ماتریس انسانی. بنابراین، تتراسایکلین ها می توانند به عنوان بازدارنده تحلیل استخوان یا از بین رفتن استخوان عمل کنند، و این خاصیت مستقل از استفاده ضد میکروبی آنها است، و می تواند به ابعاد مدیریت درمانی پریودنتیت بیفزاید.
کنترل بیماری های دهان با کورتیکواستروئیدها
در روش های درمانی با کورتیکواستروئیدها و داروهای تعدیل کننده سیتسم ایمنی، احتمال بروز عوارض جانبی وجود دارد. بنابراین، لازم است همکاری نزدیک با پزشک بیمار وجود داشته باشد. استفاده از استروئیدها در درمان لیکن پلان فرسایشی در یک بیمار بزرگسال مبتلا به دیابت نگرانی قابل توجهی دارد زیرا استروئیدها می توانند مخالف عمل انسولین باشند و منجر به افزایش قند خون شوند. به بیماران باید دستور العمل های لازم در مورد طول درمان با استروئیدها و نیز اندازه گیری مرتب گلوکز خون داده شود. استفاده طولانی مدت از استروئیدهای موضعی (برای مدت بیش از دو هفته به طور مداوم) ممکن است منجر به آتروفی مخاط و کاندیدیازیس ثانویه شود- شرایطی که معمولاً در دیابت کنترل نشده نیز رخ می دهد. هنگامی که لیکن پلان دهانی فرسایشی از بین رفت، بسته به کنترل فرباید مصرف استروئیدهای موضعی را به کنترل فرسایش و احتمال بروز مجدد، باید استروئیدهای موضعی به صوت یک روز در میان یا کمتر کاهش پیدا کنند. داروهای غیر استروئیدی تعدیل کننده سیستم ایمنی (به عنوان مثال، تاکرولیموس، تالیدومید موضعی) ممکن است در مدیریت پزشکی بیماران مبتلا به بیماری مخاط دهان همزمان با دیابت کنترل نشده مفید باشد.
نتیجه گیری
دندانپزشک با درمان صحیح عفونت های دهان و همچنین دادن دستور العمل های لازم به بیماران مبتلا به دیابت برای حفظ بهداشت دهان و رژیم غذایی صحیح، نقش مهمی در کمک به بیماران مبتلا به دیابت ایفا می کند.




دیدگاه خود را ثبت کنید
تمایل دارید در گفتگوها شرکت کنید؟در گفتگو ها شرکت کنید.