پوسیدگی دندان چگونه به دیگران منتقل می شود؟
در این نوشته می خوانید:
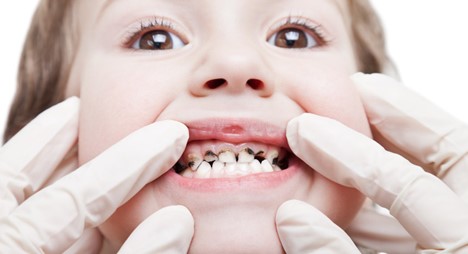
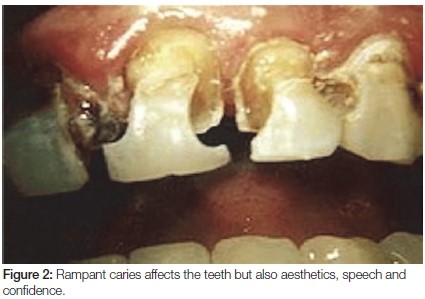
پوسیدگی دندان یکی از شایع ترین بیماری های دوران کودکی است که تا 80 درصد از همه افراد را در برخی از مراحل زندگی خود تحت تأثیر قرار می دهد. این یک وضعیت ناتوان کننده و دردناک است که روی توانایی جویدن، صحبت کردن، زیبایی ظاهریو رفتارهای روانی اجتماعی تأثیر می گذارد. شیوع پوسیدگی دندان در کودکان آفریقای جنوبی حدود 40 درصد است و تقریباً نیمی از این درصد درمان نشده باقی می ماند. نتایج نهایی درد، تورم و تشکیل آبسه هستند، که همگی تأثیرات منفی روی جنبه های زندگی بیماران دارند. پوسیدگی دندان می تواند تأثیر مخربی روی کیفیت زندگی، عملکرد در مدرسه و موفقیت در زندگی کودک داشته باشد. این بیماری می تواند باعث خجالت در مورد تغییر رنگ یا آسیب دندان ها و حواس پرتی از بازی و یادگیری شود.
گرچه پوسیدگی دندان قابل پیشگیری است، اما شیوع آن همچنان نسبتاً بالا است.
این مقاله درباره قابل انتقال بودن پوسیدگی و برخی از روش هایی صحبت می کند که با آنها می توان پوسیدگی را کاهش داد یا از آن پیشگیری کرد.
پوسیدگی دندان چیست؟
پوسیدگی دندان را می توان به عنوان تخریب موضعی بافت های سخت دندانی توسط محصولات ناشی از تخمیر باکتریایی کربوهیدرات های غذایی، به دلیل اسیدی بودن آنها تعریف کرد. گرچه پوسیدگی دندان یکی از شایع ترین بیماری های قابل پیشگیری در دوران کودکی است، اما افراد و جوامع مستعد ابتلا به این بیماری هستند. پوسیدگی دندان بر اساس بخشی از دندان که در آن پوسیدگی روی می دهد (اکلوزال، اینتر پروگزیمال و ریشه) و تعداد دندان هایی که تحت تأثیر قرار می دهد (پشت سر هم یا موضعی) طبقه بندی می شود. در کودکان خردسال، پوسیدگی در اوایل دوران کودکی (ECC) بسیار شایع است، و بروز بالای آن ممکن است به رژیم غذایی نامناسب و اقدامات ضعیف بهداشتی دهان و دندان نسبت داده شود.
پوسیدگی دندان، مانند بسیاری از بیماری های دیگر، به حالت تعادل بین عوامل حمله کننده ای بستگی دارد که باعث ایجاد ضایعات اولیه می شوند و عوامل اکتسابی که مستعد بودن یا مقاومت بافت ها را تغییر می دهند. در پوسیدگی، تعادل بین ویژگی مینای دندان و عوامل اصلاح کننده مقاوم است، که در محیط نزدیک دندان، پلاک و بزاق وجود دارند.
اغلب والدین نمی دانند بین سلامت دهان و سلامت کلی ارتباط وجود دارد، اما با هم مرتبط هستند. دهان دری باز برای ورود بسیاری از عفونت های میکروبی به جریان خون است. سلامت ضعیف دهان و دندان ممکن است یک عامل خطر برای بیماری های سیستمیک باشد. تظاهرات سلامت دهان، مانند خونریزی یا خشکی دهان می توانند نشان دهنده وجود یک بیماری سیستمیک باشند یا اثرات یک بیماری موجود مانند دیابت و بیماری قلبی را تشدید کنند.
علت شناسی پوسیدگی دندان
توسط مقاماتی مانند انجمن دندانپزشکان اطفال آمریکا پذیرفته شده است که پوسیدگی دندان یک بیماری عفونی و قابل انتقال است که چند عاملی است و به شدت تحت تأثیر رژیم غذایی است. عوامل اتیولوژیک شامل عوامل مستقیم مانند باکتری های پوسیدگی زا و رژیم غذایی، محیط دهان (جریان و ترکیب بزاق) و عوامل شخصی (از جمله بهداشت دهان) می باشد. عوامل شخصی شامل تحصیلات، وضعیت اجتماعی- اقتصادی و عوامل ایمنی نیز می باشند. بنابراین، برای کنترل گسترش پوسیدگی، به یک رویکرد چند جانبه نیاز است که هم عوامل ایجاد کننده مستقیم و هم غیرمستقیم را هدف قرار دهد. این مقاله به بررسی برخی از این عوامل علت شناختی می پردازد و راه حل های عملی ارائه می دهد که می تواند در تلاش برای کنترل و پیشگیری از پوسیدگی دندان و انتقال آن اجرا شود.
باکتری های پوسیدگی زا
باکتری های دخیل در پوسیدگی دندان به گروه استرپتوکوک موتانس (SM) تعلق دارند ،که نشان داده شده است که ارتباط مثبتی با پوسیدگی دندان دارند. در بدو تولد هیچ SM در دهان وجود ندارد اما مطالعات نشان می دهند که پس از رویش دندان ها، شیوع SM افزایش می یابد. این باکتری به سطح غیر ریزشی مانند مینای دندان نیاز دارد که ممکن است به آن بچسبد. با رویش دندان ها، محیط ایده آلی برای رشد باکتری ها فراهم می شود.
منشاء استرپتوکوک موتانس SM
از آنجا که SM داخل دهان یافت می شود، به احتمال زیاد انتقال از طریق بزاق صورت می گیرد. مراقبت کننده اولیه کودک (مادر، پدر، سرپرست، خواهر و برادر) از طریق تجزیه و تحلیل ژنتیکی به عنوان یک اهداء کننده درگیر شده است و مطالعات ارتباط مثبت قوی بین حضور SM در بزاق مادر و فرزندان آنها را گزارش کرده اند. باکتری دیگری که در پوسیدگی دندان دخیل است، لاکتوباسیلوس LB است که به نسبت زیادی در ضایعات پوسیدگی یافت می شود، که نشان می دهد نقش آن در پوسیدگی های دندانی در شروع بیماری نیست، بلکه در پیشرفت آن است.
SM بخشی از فلور طبیعی داخل دهان است و در نتیجه احتمالاً نمی توان به طور کامل آن را از بین برد. با این حال، سطوح را می توان با بهداشت کافی دهان و حذف پلاک کنترل کرد. سواد و عوامل اجتماعی- اقتصادی نیز نقش حیاتی در پیشگیری و گسترش پوسیدگی دندان دارند، زیرا این ملاحظات روی دسترسی به خدمات سلامت دهان و دندان و ملزومات بهداشتی دهان مانند مسواک و خمیر دندان حاوی فلوراید تأثیر می گذارد.
رژیم غذایی: کربوهیدرات های قابل تخمیر و زمان
شواهد زیادی وجود دارند حاکی از اینکه قندها و سایر کربوهیدرات های قابل تخمیر، مانند آرد بسیار تصفیه شده، در شروع و توسعه پوسیدگی دندان نقش ایفا می کنند. متابولیسم ساکارز، دکستران تولید می کند که چسبندگی باکتری ها به دندان را افزایش می دهد. در نتیجه مهمترین بستر در ایجاد باکتری های پوسیدگی زا محسوب می شود. نشان داده شده است که دفعات مصرف ساکارز از کل مقدار مصرف شده مهم تر است. افزایش تعداد دفعات منجر به کاهش pH حفره دهان می شود که استقرار و تسلط SM را افزایش می دهد. مدت زمان باقی ماندن قند داخل دهان، به طور مستقیم پتانسیل کاهش مینای دندان را افزایش می دهد و زمان معدنی سازی مجدد توسط بزاق را کاهش می دهد، و در نتیجه دمینرالیزیشن (از بین رفتن مواد معدنی) به فعالیت غالب تبدیل می شود.
از این رو، توصیه های تغذیه ای برای پیشگیری از پوسیدگی دندان ضروری هستند. با این حال، غذای سالم اغلب گران تر است و در واقع برای بسیاری از افراد دارای زمینه اجتماعی- اقتصادی پایین، غیر قابل دسترس است. بنابراین توصیه های تغذیه ای باید عملی و مرتبط با فرد و جامعه باشند. اجرای مالیات بر نوشیدنی های شیرین شده با شکر (SSB ها) ممکن است در ایجاد آگاهی نسبت به مضرات مصرف بیش از حد شکر کمک زیادی کند. استفاده از آدامس های بدون قند و زایلیتول به عنوان یک شیرین کننده، همچنین نشان داده شده است که در پیشگیری و کاهش پوسیدگی دندان مؤثر است.
دندان مستعد
دندان بلافاصله پس از رویش بیشتر مستعد پوسیدگی است. فرآیند بلوغ مینای دندان پس از رویش دندان ادامه می یابد، و دندان ها به مرور زمان کمتر مستعد پوسیدگی می شوند. اختلالات در طول رشد منطقی جنین می تواند منجر به نقص در مینای سطح شود که می تواند مینا را در مقایسه با مینای سالم، به پوسیدگی دندان حساس تر کند. این اختلالات می توانند ناشی از تولد زودرس یا وزن کم هنگام تولد، عفونت و بیماری قبل و بعد از زایمان، کمبودهای تغذیه ای و انواع آلاینده های محیطی مانند سیگار کشیدن مادر باشد. با دانش کافی، دسترسی به مراقبت های بهداشتی و بهبود آموزش و سواد می توان از بسیاری از این اختلالات جلوگیری کرد. ما به عنوان متخصصین بهداشت دهان، وظیفه داریم توصیه های تغذیه ای و آموزشی به مادران باردار ارائه دهیم تا احتمال بروز این نقص ها کاهش یابد.
جریان و ترکیب بزاق
بزاق اغلب به عنوان “طلای مایع” در محیط دهان شناخته می شود. بزاق از ترکیب پیچیده ای تشکیل شده است که در میان سایر اجزاء، یون ها، آنزیم ها و آنتی بادی ها را درون خود دارد. یون ها شامل کلسیم، فلوراید و منیزیم هستند که همگی برای معدنی سازی مجدد دندان ها ضروری هستند. تا زمانی که بزاق با این یون ها اشباع شده باشد، معدنی سازی مجدد دندان امکان پذیر است که منجر به معکوس شدن شروع اولیه پوسیدگی دندان می شود. بزاق همچنین این توانایی را دارد که PH حفره دهان را بافر کند و آن را از یک محیط اسیدی (دمینرالیزیشن) به یک محیط بازی تبدیل کند که باعث افزایش معدنی شدن مجدد می شود.
در نتیجه، جریان بزاق و ترکیب مطلوب در پیشگیری طبیعی از پوسیدگی دندان ضروری هستند. مطالعات همچنین نشان داده اند که کودکان با ظرفیت بافر بزاق کم و تعداد بالای SM و LB در مقایسه با گروه کنترل با تعداد باکتری های کمتر و ظرفیت بافر بهتر بزاق، با احتمال بیشتری به پوسیدگی دندان شدید مبتلا می شوند. بنابراین، پزشکان سلامت دهان و دندان باید جریان و ترکیب بزاق بیماران را با کیت های آزمایش بزاق در مطب آزمایش کنند تا این امکان برای آنها فراهم شود تا دستورالعمل های بهداشت دهان و رژیم غذایی را برای هر فرد به صورت اختصاصی ارائه دهند.
کاهش جریان بزاق می تواند نتیجه عوارض جانبی برخی داروها، کهولت سن، کم آبی بدن و سایر عوامل ژنتیکی باشد. بیماران پرخطر باید جریان و ترکیب بزاق خود را به طور منظم کنترل کنند و در صورت لزوم، جایگزین های بزاق و محرک ها (آدامس های بدون قند) را می توان مطرح و توصیه کرد. علائم بالینی خشکی دهان عبارتند از پوسیدگی شایع، سوزش دهان، خشکی زبان و بوی بد دهان.
انتقال پوسیدگی از اطرافیان به کودک
پوسیدگی دندان شایع ترین بیماری مزمن دوران کودکی است. در واقع این یک بیماری عفونی است. مادرانی که دارای حفره هستند، می توانند با قرار دادن پستانک داخل دهان خود و سپس داخل دهان کودک، یا با استفاده از قاشق مشترک، یا حتی بوسیدن باکتری های تولید کننده پوسیدگی دهان را به نوزادشان منتقل کنند.
فلوراید و فیشورسیلانت
مشخص شده است که فلوراید، چه به صورت سیستمیک یا موضعی تجویز شود، پوسیدگی دندان را کاهش می دهد. نشان داده شده است که معرفی خمیر دندان فلورایده در واقع عامل اصلی کاهش بروز پوسیدگی دندان در ده سال گذشته بوده است. ثابت شده است که فلوراید در آب آشامیدنی در غلظت های بین 5/0 و 7/0 قسمت در میلیون (PPM)، بدون هیچ گونه عوارض جانبی مانند فلوئوروزیس، پوسیدگی دندان را به شدت، کاهش می دهد.
یکی دیگر از استراتژی های پیشگیری مؤثر، قرار دادن فیشور سیلانت ها (FS ها) روی دندان های مولر دائمی است. این سیلانت ها از آسیب پذیرترین سطح دندان (فرو رفتگی ها و شکاف های اکلوزال) محافظت می کنند و در نتیجه شیوع جهانی پوسیدگی دندان را کاهش داده اند. قرار دادن فیشور سیلانت ها ساده و مقرون به صرفه است و ثابت شده است که سیلانت ها هم شروع و هم پیشرفت پوسیدگی دندان را کاهش می دهند. در واقع، ممکن است این بحث وجود داشته باشد که همه کودکان باید به محض بیرون آمدن این دندان ها در دهان، باید فیشور سیلانت ها را روی دندان های مولر دائمی خود دریافت کنند.
مکانیسم های علّی رفتاری و روانی- اجتماعی
اهمیت تعامل بین عوامل بیولوژیکی، رفتاری، فرهنگی، اجتماعی و محیطی در درک سلامت و بیماری حیاتی است. گرچه پوسیدگی دندان را می توان با اقدامات یا رفتارهای خاص مرتبط دانست، وضعیت اجتماعی- اقتصادی (SES) و سطوح درآمد نیز نقش مهمی در شیوع پوسیدگی دندان ایفا می کنند. یک بررسی سیستماتیک شواهد قوی از یک رابطه معکوس ثابت و معنادار بین SES و بروز پوسیدگی در کودکان زیر 6 سال را شناسایی کرد. در مقایسه با کودکانی که SES بالایی داشتند، کودکانی که از زمینه های ضعیف بودند، پوسیدگی دندان بیشتری داشتند.
نتیجه گیری
شواهد قوی وجود دارند که نشان می دهند استرپتوکوک موتانس از مادر به نوزاد منتقل می شود و بنابراین پوسیدگی دندان در واقع یک بیماری مسری است. اما این بیماری دارای عوامل اتیولوژیک متعددی است و اگر بتوان حداقل یک یا چند مورد از این عوامل را کنترل کرد، شیوع آن کاهش می یابد یا به طور کلی از بیماری پیشگیری می شود. شیوع پوسیدگی دندان هنوز نسبتاً بالا است و تنها یک رویکرد چند عاملی در پیشگیری و کاهش آن مؤثر خواهد بود. بنابراین، مجموعه ای از عوامل وجود دارند که باید مورد توجه قرار گیرند، و برنامه های پیشگیرانه با تمرکز هر چه بیشتر بر عوامل ایجاد کننده باید آغاز شوند و این ممکن است انتقال باکتری را سرکوب کند. چند رویکرد کلی که می توان از آنها استفاده کرد عبارتند از:
- استراتژی های جامعه محود که بر آموزش مادران در مورد عادات غذایی آنها متمرکز هستند، ممکن است بر عادات نوزادان آنها نیز تأثیر بگذارد. همچنین باید سیاست های فلورایده کردن آب و برنامه های پیشگیرانه شخصی و اجتماعی در جوامع پرخطر گنجانده شوند. این ابتکارات باید آموزش بهداشت دهان و دندان به همه جوامع را با استفاده از انواع کمپین های رسانه ای، از جمله کمپین های رسانه های جمعی، و همچنین مشاوره فرد به فرد در سطح مطب های خصوصی بگنجانند.
- ارائه معاینه و مراقبت های پیشگیرانه در کلینیک های دندانپزشکی و مطب های خصوصی. این شامل غربالگری، تشخیص زود هنگام پوسیدگی، و شناسایی زود هنگام بیماران پرخطر مانند کودکان خردسال، سالمندان، بیماران تحت درمان، مصرف کنندگان مواد مخدر، مادران باردار و افراد ناتوان ذهنی و جسمی است.
- تشویق پزشکان خصوصی به تمرکز بر مراقبت های پیشگیرانه به جای درمانی، با افزایش پاداش مالی و مشوق های دریافتی از طرح های کمک پزشکی.
- ارائه آموزش سلامت دهان و دندان و دستورالعمل های بهبود بهداشت دهان و دندان و شیوه های غذایی در مدارس، خانه ها، مهدکودک ها و سایر مناطق عمومی.





دیدگاه خود را ثبت کنید
تمایل دارید در گفتگوها شرکت کنید؟در گفتگو ها شرکت کنید.