متخصص ارتودنسی کودکان در کرج
/
0 دیدگاه
متخصص ارتودنسی کودکان در کرج مورد جستجوی آن دسته از مراجعین استان البرز می باشد که علاقه مند هستند از سنین پایین شرایط ارتودنسی کودک خود را تحت نظر داشته باشند.اغلب والدینی که به ارتودنسی کودکان اهمیت می دهند اغلب خود از نظر مشکلات ارتودنسی در سنین پایین دچار مشکل بوده اند و تاثیر ارتودنسی روی سلامت روان و ارتباطات اجتماعی و اعتماد به نفس کودکی را لمس نموده اند.در مقاله پیش رو ابتدا به بحث مراجعه ارتودنسی در سنین پایین اشاره می کنیم در ادامه مراکز ارتودنسی کودکان در کرج را به بحث می گذاریم و در نهایت دکتر ارتودنسی در کرج و یا متخصص ارتودنسی کودکان در کرج را معرفی خواهیم نمود.
بهترین مرکز ارتودنسی در کرج
بهترین مرکز ارتودنسی کرج مورد سوال آن دسته از مراجعین ارتودنسی کرج می باشد که در پی درمان ارتودنسی خود به چندین کلینیک ارتودنسی در کرج مراجعه نموده اند اما هنوز نتوانسته اند متخصص ارتودنسی خوب در کرج پیدا کنند و قادر به انتخاب بهترین مرکز ارتودنسی در کرج نمی باشند.ارتودنسی درمانی طولانی و زمان دار است و انتخاب یک مرکز ارتودنسی که بتواند به مراجعه کننده کمک نماید تا با انگیزه و انرژی، مدت زمان درمان را بخوبی سپری نماید،اهمیت زیادی دارد.بهترین مرکز ارتودنسی در کرج ویژگی ها و شاخصه هایی دارد که با بررسی آنها می توان به این افراد کمک کرد که در انتخاب بین چندین متخصص ارتودنسی خوب در کرج بتوانند بهترین متخصص ارتودنسی کرج را انتخاب نمایند.
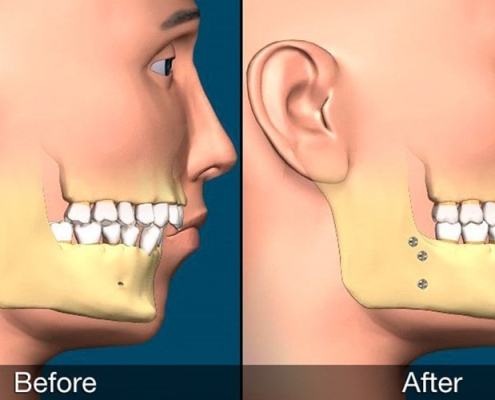
جراحی فک در کرج
جراحی فک در کرج مورد سوال و جستجوی مراجعینی از استان البرز می باشد که در مراجعه به متخصص ارتودنسی در کرج و یا حراح فک در کرج،متوجه شده اند که ناهنجاری فکی دارند و شدت این مشکل فکی به اندازه ای است که قابل درمان و یا استتار توسط ارتودنسی نیست و علاوه بر ارتودنسی نیازمند جراحی فک نیز می باشند.در این مقاله ابتدا انواع جراحی فک را مرور می کنیم؛سپس انواع جراحی فک را بررسی می نماییم و در ادامه ارتوسرجری در کرج را با شما به بحث می نشینیم و در انتهای مقاله نیز لیست متخصصین فک و صورت کرج را ارائه خواهیم نمود.
متخصص ارتودنسی و زیبایی در کرج
متخصص ارتودنسی و زیبایی در کرج، در دهه گذشته بین ساکنین استان البرز بسیار مورد توجه و جستجوی افرادی بوده است که به دنبال انتخاب بین دندانپزشکی زیبایی و ارتودنسی بوده اند. درحقیقت تب کامپوزیت دندان یا لمینت کردن دندان ها، دندانپزشکی زیبایی را در معرض توجه قرار داده و چون در موارد زیادی بین این دندانپزشکی زیبایی و ارتودنسی تعارض وجود دارد، انتخاب دندانپزشک زیبایی و متخصص ارتودنسی در تصمیم گیری درمان نهایی مورد نظر اهمیت خود را نشان می دهد.

متخصص ارتودنسی در کرج
پراکندگی موقعیت کلینیک های ارتودنسی و متخصصین ارتودنسی کرج خیلی زیاد نیست؛ یعنی مطب اکثر متخصصین ارتودنسی کرج در مناطقی به مرکزیت چهارراه طالقانی کرج تاسیس شده است و شاید این موضوع به نوعی به نفع بیماران ارتودنسی باشد
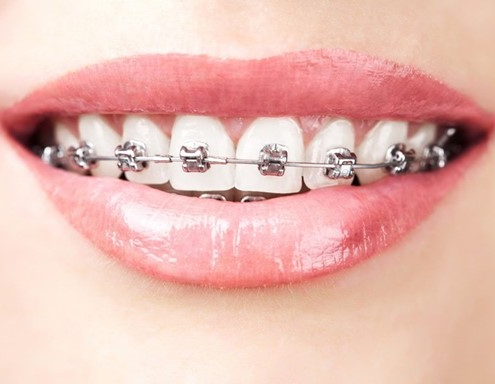
چه رنگ بریس هایی دندان ها را سفیدتر نشان می دهند؟
بریس های چه رنگی دندان های شما را سفیدتر نشان می دهند؟ بریس ها نیز می توانند لک شوند و برخی رنگ ها این لکه ها را راحت تر از بقیه پنهان می کنند.

نکاتی برای راحت خوابیدن با بریس های ارتودنسی
چگونه با بریس ها بخوابیم؟ دندان ها و لثه های خود را تمیز نگه دارید. سعی کنید به پشت بخوابید. در صورت نیاز از موم دندانپزشکی استفاده کنید....
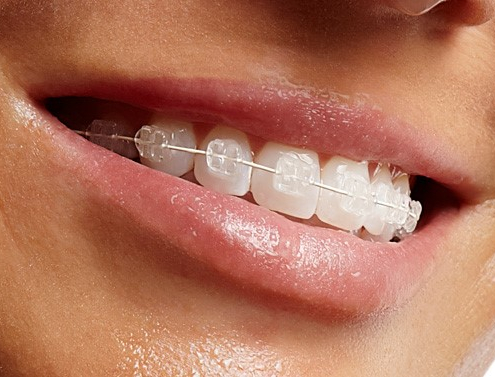
بریس سرامیکی چیست؟
بریس سرامیکی چیست؟ چرا بریس های سرامیکی به طور کامل جایگزین بریس های فلزی نشده اند؟ بریس های سرامیکی چقدر گرانتر از بریس های فلزی سنتی هستند؟
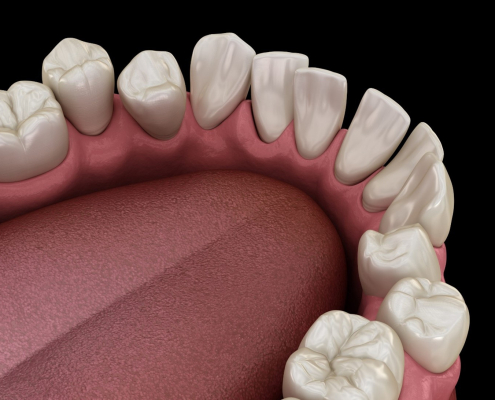
لق شدن دندان ها و مشکلات بایت
چه چیزی باعث لق شدن دندان ها و مشکلات بایت می شود؟ مزایای درمان دندان های لق شده و مشکلات بایت چیست؟ آیا مشکل داشتن بایت شما می تواند باعث درد شدید شود؟
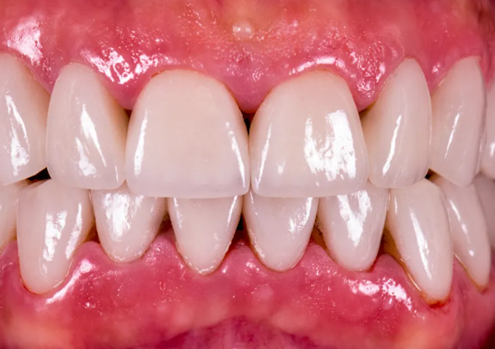
احتمال ایجاد مثلث سیاه بین دندان ها بعد از درمان با اینویزیلاین: آری یا خیر؟
مثلث سیاه بین دندان ها چیست؟ چه چیزی باعث ایجاد مثلث های سیاه می شود؟ آیا اینویزیلاین می تواند باعث ایجاد مثلث سیاه بین دندان ها شود؟
